ΠΟΙΑ ΕΙΝΑΙ;
ΠΟΣΟ ΕΠΙΚΙΝΔΥΝΑ ΕΙΝΑΙ;
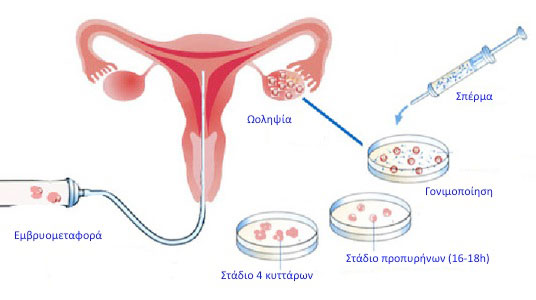
Τα τελευταία χρόνια η ανάπτυξη των σύγχρονων μεθόδων υποβοηθούμενης αναπαραγωγής, με κύριο εκπρόσωπο την εξωσωματική γονιμοποίηση, δίνει ουσιαστική ελπίδα, αν όχι βεβαιότητα τεκνοποίησης σε χιλιάδες υπογόνιμα ζευγάρια.
Ταυτόχρονα όμως, δημιουργεί πολλά ερωτηματικά όσον αφορά τους πιθανούς κινδύνους μιας τόσο ισχυρής ιατροφαρμακευτικής παρέμβασης σε υγιείς γυναίκες.
ΚΑΤΗΓΟΡΙΕΣ ΦΑΡΜΑΚΩΝ
Ορισμένα από τα φάρμακα που δημιουργήθηκαν για την αντιμετώπιση της υπογονιμότητας προυπήρχαν της εξωσωματικής γονιμοποίησης και στοχεύουν κυρίως στην πρόκληση ωοθυλακιορρηξίας, στη δημιουργία δηλαδή ωρίμων ωαρίων στη διάρκεια του γεννητικού κύκλου.
Κύριοι εκπρόσωποι της κατηγορίας αυτής είναι:
i.Η κιτρική κλομιφένη (Serpafar, Clomiphene citrate). Χορηγείται σε χάπια από το στόμα με κύρια ένδειξη την επίτευξη ωορρηξίας σε γυναίκες με σύνδρομο πολυκυστικών ωοθηκών και δευτερεύουσα ένδειξη την παραγωγή περισσότερων του ενός ωρίμων ωαρίων ανά κύκλο.
ii.Οι γοναδοτροπίνες είναι ενέσιμα φάρμακα – ορμόνες- που παρασκευάζονται είτε από ούρα εμμηνοπαυσιακών γυναικών (HΜG) , είτε με μεθόδους μοριακής βιολογίας (ανασυνδυασμένη rec FSH). Οι ενδείξεις των φαρμάκων αυτών είναι ίδιες με αυτές της κιτρικής κλομιφένης, αλλά επιπλέον χρησιμοποιούνται για την επίτευξη ωοθυλακιορρηξίας σε γυναίκες με χαμηλά επίπεδα ορμονών (υπογοναδοτροπικός υπογοναδισμός). Με την εξέλιξη της εξωσωματικής γονιμοποίησης (IVF), νέα φάρμακα βρήκαν εφαρμογή.
iii.Οι αγωνιστές (Daronda, Suprefart, Arvecap) και οι ανταγωνιστές της GnRH (Cetrotide, Orgalutran). Αυτά χρησιμοποιούνται κυρίως στα πρωτόκολλα θεραπείας IVF στα πλαίσια της ελεγχόμενης διέγερσης των ωοθηκών για την αποφυγή αυτόματης ωοθηλακιορρηξίας.
iv.Η χοριακή γοναδοτροπίνη. Είναι ενέσιμο και χορηγείται σε εφάπαξ δόση, 36 ώρες πριν από την ωοληψία, για την τελική ωρίμανση των ωαρίων.
v.Η προγεστερόνη. Μπορεί να χορηγηθεί σε διάφορες μορφές και σχήματα ( από το στόμα, διακολπικά, σε ενέσιμη μορφή κλπ). Χορηγείται για την υποστήριξη της ωχρινικής φάσης του κύκλου και την βελτίωση του ενδομητρίου.
Οι παρενέργειες και οι αλλεργικές αντιδράσεις των φαρμάκων αυτών είναι σχετικά σπάνιες και ασήμαντες ( εξάψεις, πονοκέφαλος, εφιδρώσεις).
Η σοβαρότερη επιπλοκή της ελεγχόμενης διέγερσης των ωοθηκών είναι το
Σύνδρομο Υπερδιέγερσης των Ωοθηκών (Σ.Υ.Ω.).
Τα συμπτώματα του συνδρόμου είναι: διόγκωση και πόνος στην κοιλιακή χώρα, ναυτία, έμετoς, αύξηση του σωματικού βάρους και ελλατωμένη αποβολή ούρων. Σε σοβαρότερες μορφές παρουσιάζεται δύσπνοια και λιποθυμική τάση.
Κατά την εξέταση της ασθενούς με σοβαρό Σ.Υ.Ω, διαπιστώνεται διόγκωση των ωοθηκών, ασκίτης, επηρεασμός αιματολογικών και βιοχημικών παραμέτρων και σπανιότερα υδροθώρακας. Η σοβαρή μορφή είναι σχετικά σπάνια και παρουσιάζεται στο 1-2 % των γυναικών που υποβάλλονται σε εξωσωματική γονιμοποίηση.
Παρουσιάζεται συνήθως 2-3 ημέρες μετά την ωοληψία ή αργότερα, σαν αποτέλεσμα επιτευχθείσας κύησης, δεδομένου ότι η κύηση πυροδοτεί και ενισχύει το Σ.Υ.Ω.
Ευτυχώς, με την αποχτηθείσα γνώση και πείρα των τελευταίων ετών , υπάρχει πλέον αποτελεσματική πρόληψη και θεραπευτική παρέμβαση στις σοβαρές μορφές του συνδρόμου, εμποδίζοντάς τις να γίνουν απειλητικές για τη ζωή.
Επίσης, σημαντική επιπλοκή από τη χρήση των φαρμάκων αυτών είναι η πολύδυμη κύηση, καθώς μια κύηση με περισσότερα από δύο έμβρυα θεωρείται κύηση υψηλού κινδύνου με απρόβλεπτη και πολλές φορές δυσμενή εξέλιξη.
Συχνά επίσης τίθεται το ερώτημα, μήπως τα φάρμακα μειώνουν τις εφεδρείες των ωοθηκών, συντελώντας έτσι στην ταχύτερη έλευση της εμμηνόπαυσης.
Η απάντηση σε αυτό είναι κατηγορηματική, όχι δεδομένου ότι από τα 300.000-400.000 ωοθυλάκια που παραμένουν στην ωοθήκη κατά την εφηβεία, περίπου 1000 από αυτά στρατολογούνται και καταστρέφονται κάθε μήνα με τη διαδικασία της ατρησίας.
Τα δε ωοθυλάκια που ωριμάζουν κατά τη διάρκεια της διέγερσης των ωοθηκών είναι από αυτά τα 1000 που θα καταστρέφονταν σε κάθε περίπτωση.
Τέλος, όσον αφορά στην πιθανή καρκινογένεση, τα ισχύοντα δεδομένα είναι τα εξής:
Αύξηση του καρκίνου των ωοθηκών φαίνεται ότι προκαλεί η επίμονη χορήγηση κλομιφένης (πάνω από 12 μήνες) κάτι που σπάνια συμβαίνει καθώς συνήθως το χορηγούμε για μέχρι 5-6 προσπάθειες.
Επίσης, δύο ερευνητικές μελέτες στα μέσα της δεκαετίας του ’90, ανέδειξαν αυξημένη πιθανότητα γυναικολογικού καρκίνου σε γυναίκες που πήραν ωορρηκτικά φάρμακα και δεν τεκνοποίησαν.Διαπιστώθηκε όμως στη συνέχεια, ότι η αύξηση αυτή, σχετίζεται μάλλον με την υπογονιμότητα παρά με τη χρήση των φαρμάκων.
Συμπερασματικά, οι θεραπείες υποβοηθούμενης αναπαραγωγής σε υπογόνιμα ζευγάρια και τα φάρμακα που χρησιμοποιούνται είναι ασφαλή, αρκεί να χορηγούνται με προσοχή από εξειδικευμένους και έμπειρους γιατρούς.
Τέλος, το σημαντικότερο όλων, είναι να υπάρχει αμοιβαία εμπιστοσύνη και καλή συνεργασία ανάμεσα στο γιατρό και το ζευγάρι. Ο δε γιατρός θα πρέπει να λειτουργεί συνεχώς με γνώμονα την παραδοχή ότι στις θεραπείες αυτές, προέχει η διατήρηση της υγείας και η ασφάλεια της γυναίκας και έπεται η επίτευξη του
επιδιωκόμενου αποτελέσματος.